Obstetricia perinatal.
La obstetricia perinatal es una rama de la medicina que se enfoca en el cuidado de la salud de la mujer durante el embarazo, el parto y el período posparto, sobre todo en embarazos de alto riesgo.
La atención de esta rama incluye:

Embarazo normal y patológico.
Embarazo normal y patológico
El control del embarazo tiene por objeto vigilar la evolución de éste y preparar a la madre para lo que viene. Desde la primera entrevista, todo lo que se hace durante el embarazo es simplemente ejercer vigilancia; sólo cuando se detecta alguna alteración se interviene para corregirla.
Es muy importante conocer el rango de normalidad. Si bien es cierto que no se puede pretender que todas las pacientes tengan el mismo incremento de peso y la misma presión arterial, ni que todos los recién nacidos pesen lo mismo, hay ciertos estándares que se deben cumplir.
Dentro del control prenatal se deben identificar los factores de riesgo, para prevenir sus consecuencias, ya que, en medicina, la prevención es lo más importante. Es fundamental diagnosticar en forma precisa y precoz la edad gestacional, pues gran parte de las intervenciones médicas sobre el embarazo se relacionan con este parámetro.
Detección de patología materna.
La obstetricia es una de las pocas especialidades en que el médico enfrenta simultáneamente a dos pacientes y no puede manejar a uno sin pensar en el otro, excepto en aquellos embarazos con fetos no viables, en los que el manejo se centra específicamente en la madre.
Por lo tanto, siempre se debe recordar que la mujer embarazada puede tener una serie de patologías agudas o crónicas, no relacionadas con la gestación, además de las patologías obstétricas.
Patología de anexos ovulares.
Son las enfermedades o alteraciones de la placenta, el liquido amniótico, las membranas y el cordón, que es preciso seguir y tratar durante todo el embarazo.
El riesgo de las patologías de este tipo es mayor en embarazos gemelares y en pacientes con antecedentes de múltiples cirugías uterinas y cicatrices de cesáreas, ya que estas características condicionan un mayor porcentaje de ubicaciones anormales de la placenta.
Detección de patología fetal.
El gran protagonista de la especialidad obstétrica, hoy en día, es el feto, porque el estudio y manejo de las condiciones que lo afectan ha sido el campo de mayor desarrollo de la medicina en los últimos años.
La cantidad de partos prematuros, malformaciones, hipertensiones y patologías del embarazo se ha mantenido prácticamente igual, quizás con un mejor manejo, pero el desarrollo de la pediatría, la neonatología y la terapia fetal ha originado una medicina propia para el feto enfermo, que constituye una nueva especialidad en torno al ambiente perinatal.
La educación de la madre con respecto al embarazo es un factor fundamental. Para identificar los factores de riesgo, se debe caracterizar a la madre en las primeras entrevistas de control de embarazo o incluso antes, porque, cuando se hace un seguimiento con fines de planificación familiar o por alguna patología, hay que aconsejarla respecto de futuros embarazos.
La edad tardía o precoz es de por sí un factor de riesgo. Se sabe que con mayor edad aumentan los índices de aborto, malformaciones, diabetes gestacional, hipertensión, parto prematuro, etc. Por otra parte, en los países en vías de desarrollo hay un porcentaje importante de embarazos en adolescentes, lo que también condiciona una serie de otras patologías.
La proporción de peso/talla, la nutrición de inicio, el nivel socioeconómico y el analfabetismo son factores de riesgo que están relacionados entre sí, porque a una persona analfabeta y de bajo nivel socioeconómico le va a resultar más difícil entender indicaciones más complejas y controlar adecuadamente un embarazo.
La actividad laboral y la vida rural también pueden ser factores de riesgo significativos, y el grupo de sangre, que es una característica, puede originar patología cuando es un grupo poco frecuente o cuando hay incompatibilidad de grupo clásico o Rh.
Patología crónica materna.
La lista de patologías crónicas maternas que pueden afectar el embarazo es muy extensa, pero algunas de ellas tienden a complicarse más en este estado. Ellas son las cardiopatías, la hipertensión establecida y la diabetes no bien manejada, por el riesgo de descompensaciones y malformaciones.
El embarazo es un gran desafío fisiológico para la mujer, porque condiciona una serie de cambios que ponen a prueba su capacidad de adaptación y su reserva, y las patologías que alteran esta capacidad de adaptación pueden manifestarse con fuerza durante el embarazo.
El consumo de drogas, tabaco y alcohol son factores de riesgo independientes.
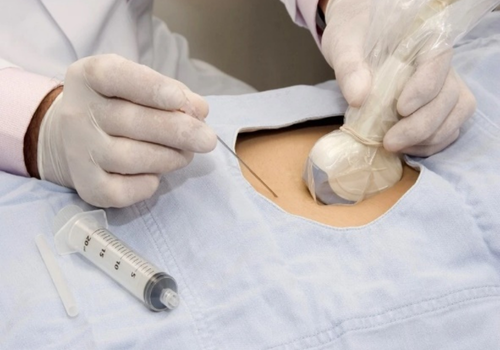
Diagnóstico Genético Precoz.
Diagnóstico Genético Precoz
La amniocentesis consiste en la obtención de una muestra de líquido amniótico para su posterior análisis. A este examen se le ha dado mucha importancia en el manejo de la amenaza de aborto y de parto prematuro, ya que permite medir la madurez pulmonar fetal, lo que da tranquilidad para interrumpir el embarazo en caso necesario.
Otra función de este examen es el estudio genético cromosómico fetal. Si en la ecografía aparece un conjunto de malformaciones importantes, a las 22 semanas de gestación, y la amniocentesis revela la presencia de una trisomía 13, 16 ó 18, que son incompatibles con la vida, el manejo va a ser absolutamente distinto; desde ese momento en adelante se resolverá solamente la patología materna, porque el feto de todas maneras va a morir al nacer.
Lo dicho no significa que se interrumpa el embarazo, sino que simplemente se hace el manejo habitual de las patologías de la paciente. Si eso implica que se debe interrumpir el embrazo a las 26 semanas, por un síndrome hipertensivo grave, se hace sin más consideraciones, ya que el feto tiene una patología incompatible con la vida.
La cordocentesis es la punción del cordón para obtener sangre fetal. Este examen permite hacer estudios hematológicos del feto, en caso de patologías como la incompatibilidad Rh y el púrpura trombocitopénico. Permite también conocer el estado ácido-base de fetos hidrópicos por distintas causas y, finalmente, permite hacer un estudio genético fetal directo, porque se hace con células sanguíneas. Es un método más rápido, pero mucho más agresivo para el feto que la amniocentesis.
La biopsia de vellosidades coriales se hace cuando se sospecha síndrome de Down en el primer trimestre, para el diagnóstico cromosómico del feto.

Ultrasonografía de Alta Definición.
Ultrasonografía de Alta Definición
La ecografía es mucho mejor que todos los demás métodos para calcular la edad gestacional, por lo que se recomienda hacerla siempre dentro del primer trimestre, para ver el embrión y medir el saco gestacional, que son los elementos en los que se basa el diagnóstico de normalidad. A los 20 mm, en promedio, ya debe existir un embrión visible.
La ecografía es un elemento fundamental para diagnosticar las alteraciones de los anexos ovulares, aunque la clínica orienta hacia lo se debe pesquisar. Generalmente, la ecografía señala dónde está ubicada la placenta y las zonas de desprendimiento que originan la hemorragia o las contracciones, lo que permite adoptar conductas con respecto a la actividad física posterior de esa paciente.
Además, la ecografía permite pesquisar anomalías estructurales de la placenta como, por ejemplo, cotiledones aberrantes o zonas membranosas con vasos sanguíneos y alto riesgo de hemorragia, lo que se ve en el doppler. Este último también permite detectar la presencia de vasa previa, vasos sanguíneos cercanos a las membranas del polo inferior, que condicionan un mayor riesgo de sangrado.
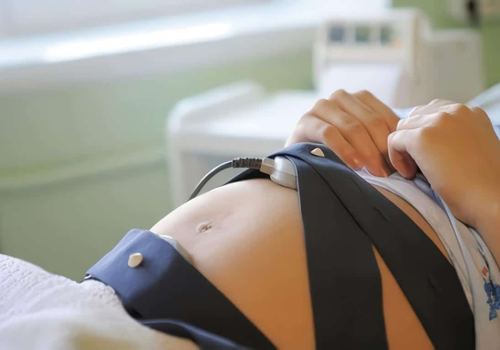
Pruebas de Bienestar Fetal.
Pruebas de Bienestar Fetal.
La monitorización basal mide la relación entre los movimientos del feto y los cambios en la frecuencia cardíaca. Los signos de bienestar fetal son buena variación, con una basal normal que frente a estímulos externos se acelere y que periódicamente presente episodios de taquicardia en relación con los movimientos.
La monitorización de estrés se realiza durante el trabajo de parto. Se provocan contracciones con fármacos, para observar la respuesta del feto, buscando desaceleraciones u otros cambios de sus condiciones basales que permitan evaluar el bienestar fetal.
El perfil biofísico fetal (PBF) es una prueba prenatal que combina una ecografía con una prueba sin estrés para evaluar la salud del feto. Se utiliza para medir diferentes parámetros que indican el bienestar fetal, como movimientos corporales, tono muscular, movimientos respiratorios, frecuencia cardíaca y volumen de líquido amniótico.

Atención de Partos.
Atención de Partos.
Un parto eutócico es un parto vaginal natural y sin complicaciones, donde el proceso transcurre sin necesidad de intervención médica instrumental para facilitar la salida del bebé. Se caracteriza por ser un parto espontáneo que ocurre entre las semanas 37 y 41 de gestación.
Características principales:
- Vía vaginal: El bebé nace por vía natural a través del canal vaginal.
- Espontáneo: Se desencadena de forma natural, sin necesidad de inducción o aceleración.
- Sin complicaciones: No requiere el uso de instrumentos como fórceps o ventosas para ayudar al bebé a nacer.
- A término: Se considera eutócico si ocurre entre las semanas 37 y 41 de embarazo.
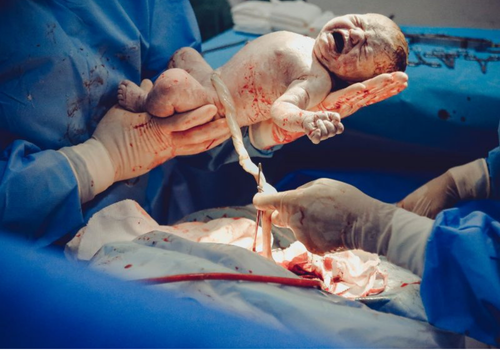
Atención de cesáreas.
Atención de cesáreas
Una cesárea es un procedimiento quirúrgico para dar a luz a un bebé, donde se realiza una incisión en el abdomen y el útero de la madre. Se lleva a cabo cuando un parto vaginal no es posible o seguro para la madre o el bebé.
¿En qué situaciones se realiza una cesárea?
-
Complicaciones maternas:
Problemas como placenta previa, desprendimiento de placenta, o preeclampsia severa, enfermedades de la madre pueden requerir una cesárea.
-
Complicaciones fetales:
Sufrimiento fetal, posición fetal anormal (nalgas, transversa), o macrosomía (bebé grande) son indicaciones comunes.
-
Problemas durante el trabajo de parto:
Si el trabajo de parto no progresa o hay complicaciones, una cesárea puede ser necesaria.
-
Cesáreas previas:
Mujeres que han tenido partos por cesárea previos tienen mayor probabilidad de necesitar otra cesárea en embarazos futuros, aunque un parto vaginal después de una cesárea es posible en algunos casos.
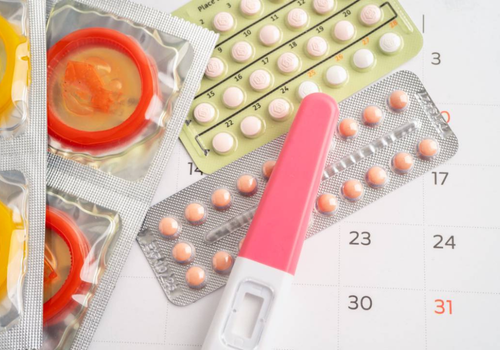
Métodos de planificación familiar.
Métodos de planificación familiar.
Los métodos de planificación familiar son diversas estrategias que ayudan a las personas a controlar el número y el espaciamiento de sus embarazos. Estos métodos incluyen opciones hormonales, de barrera, y permanentes, cada uno con diferentes niveles de efectividad y consideraciones.
Métodos de Barrera:
-
Preservativo (masculino y femenino):
Evitan el contacto directo entre el esperma y el óvulo, y también protegen contra enfermedades de transmisión sexual (ETS).
-
Diafragma:
Una copa de silicona que se inserta en la vagina para cubrir el cuello uterino y evitar que el esperma entre al útero.
-
Capuchón cervical:
Similar al diafragma, pero más pequeño y se inserta más profundamente en la vagina.
-
Espermicidas:
Sustancias químicas que matan o inmovilizan los espermatozoides.
Métodos Hormonales:
- Píldoras anticonceptivas: Contienen hormonas que impiden la ovulación.
- Inyecciones anticonceptivas: Se administran cada uno o tres meses y liberan hormonas que previenen el embarazo.
- Implantes anticonceptivos: Pequeños implantes que se insertan bajo la piel y liberan hormonas durante varios años.
- Parches anticonceptivos: Se adhieren a la piel y liberan hormonas que se absorben a través de la piel.
- Anillos vaginales: Se insertan en la vagina y liberan hormonas.
- Dispositivo intrauterino (DIU) medicado: Un pequeño dispositivo que se inserta en el útero y libera hormonas.
Métodos Permanentes:
-
Ligadura de trompas:
Intervención quirúrgica en la mujer para bloquear o cortar las trompas de Falopio.
-
Vasectomía:
Intervención quirúrgica en el hombre para bloquear los conductos deferentes.
Otros métodos:
-
Método del ritmo/Abstinencia periódica:
Consiste en evitar las relaciones sexuales durante los días fértiles de la mujer.
-
Coito interrumpido:
Retirar el pene de la vagina antes de la eyaculación, pero este método es menos efectivo.
Consideraciones al elegir un método:
-
Salud: Algunas condiciones médicas pueden contraindicar ciertos métodos
-
Efectividad: Algunos métodos son más efectivos que otros para prevenir el embarazo
-
Comodidad: La facilidad de uso y la frecuencia de administración son importantes
-
Efectos secundarios: Cada método tiene posibles efectos secundarios que deben ser considerados
-
Protección contra ETS: Los métodos de barrera como el condón también protegen contra las ETS